حجم مایع آمنیوتیک در طول بارداری
حجم مایع آمنیوتیک در طول بارداری : بررسی جامع از دیدگاه پزشکی و علمی
حجم مایع آمنیوتیک در طول بارداری به طور طبیعی و پویا تغییر می کند. در پاسخ به سؤال اصلی حجم مایع آمنیوتیک در یک بارداری طبیعی و سالم در حدود هفته ۳۴ تا ۳۶ بارداری به اوج خود می رسد و سپس به تدریج کاهش می یابد. این حجم نقش حیاتی در سلامت و تکامل جنین ایفا می کند و هرگونه انحراف از حجم طبیعی چه افزایش بیش از حد (پلی هیدرآمنیوس) و چه کاهش غیرطبیعی (الیگوهیدرآمنیوس) می تواند نشانه ای از مشکلات بالقوه برای مادر و جنین باشد. در این مقاله به بررسی جامع و علمی این موضوع از دیدگاه پزشکی می پردازیم.
مایع آمنیوتیک چیست و چه نقشی در بارداری دارد؟
مایع آمنیوتیک مایعی شفاف و زرد رنگ است که جنین را در رحم مادر احاطه کرده و درون کیسه آمنیوتیک قرار دارد. این مایع نه تنها جنین را در بر می گیرد بلکه نقش های متعددی در حفظ سلامت و رشد جنین در طول بارداری ایفا می کند.
نقش های حیاتی مایع آمنیوتیک :
- محافظت فیزیکی : مایع آمنیوتیک به عنوان یک ضربه گیر طبیعی عمل می کند و از جنین در برابر ضربات خارجی و فشارهای وارده به شکم مادر محافظت می کند. این خاصیت از آسیب دیدن جنین در اثر حرکات مادر یا حوادث احتمالی جلوگیری می کند.
- کنترل دما : مایع آمنیوتیک به حفظ دمای ثابت و مناسب برای جنین کمک می کند. این خاصیت عایق حرارتی از نوسانات دمایی ناگهانی که می تواند برای جنین مضر باشد جلوگیری می کند.
- حرکت و رشد عضلانی-اسکلتی : مایع آمنیوتیک فضای کافی برای حرکت جنین را فراهم می کند. این حرکات برای رشد طبیعی عضلات و استخوان های جنین ضروری هستند و به تکامل سیستم عضلانی-اسکلتی جنین کمک می کنند.
- تکامل ریه : جنین به طور مداوم مایع آمنیوتیک را می بلعد و تنفس می کند. این فرآیند برای رشد و تکامل ریه های جنین بسیار مهم است و به آماده سازی ریه ها برای تنفس در خارج از رحم کمک می کند.
- پیشگیری از عفونت : مایع آمنیوتیک دارای خواص ضد میکروبی است و به محافظت از جنین در برابر عفونت ها کمک می کند. البته این خاصیت به طور کامل از عفونت جلوگیری نمی کند اما نقش مهمی در کاهش خطر عفونت های داخل رحمی دارد.
- تامین مواد مغذی و دفع مواد زائد : در اوایل بارداری مایع آمنیوتیک حاوی مواد مغذی است که می تواند توسط جنین جذب شود. با پیشرفت بارداری مایع آمنیوتیک بیشتر نقش دفع مواد زائد جنین را بر عهده دارد که از طریق کلیه های جنین دفع می شوند.
ترکیبات مایع آمنیوتیک :
ترکیب مایع آمنیوتیک در طول بارداری تغییر می کند. در اوایل بارداری مایع آمنیوتیک بیشتر شبیه پلاسمای خون مادر است. با پیشرفت بارداری ترکیب آن پیچیده تر می شود و شامل موارد زیر است :
- آب : بخش اصلی مایع آمنیوتیک را آب تشکیل می دهد.
- الکترولیت ها : یون های سدیم پتاسیم کلر و بی کربنات در مایع آمنیوتیک وجود دارند که برای حفظ تعادل مایعات و الکترولیت های جنین ضروری هستند.
- پروتئین ها : پروتئین های مختلفی مانند پروتئین های پلاسما پروتئین های جنینی و پروتئین های غشای آمنیوتیک در مایع آمنیوتیک وجود دارند.
- کربوهیدرات ها : گلوکز و سایر کربوهیدرات ها به عنوان منبع انرژی برای جنین در مایع آمنیوتیک یافت می شوند.
- لیپیدها : چربی ها و لیپیدها نیز در مقادیر کم در مایع آمنیوتیک وجود دارند.
- اوره کراتینین و اسید اوریک : این مواد زائد از طریق ادرار جنین وارد مایع آمنیوتیک می شوند.
- سلول های جنینی : سلول های جنینی مانند سلول های پوست و سلول های مجاری تنفسی در مایع آمنیوتیک وجود دارند که در آزمایش های ژنتیکی و تشخیص قبل از تولد مورد استفاده قرار می گیرند.
- هورمون ها و فاکتورهای رشد : هورمون ها و فاکتورهای رشد مختلفی در مایع آمنیوتیک وجود دارند که در تکامل جنین نقش دارند.
تولید و گردش مایع آمنیوتیک :
تولید و گردش مایع آمنیوتیک یک فرآیند پویا و پیچیده است که در طول بارداری تغییر می کند. در اوایل بارداری مایع آمنیوتیک عمدتاً از پلاسمای خون مادر از طریق غشاهای جنینی تولید می شود. با پیشرفت بارداری ادرار جنین به منبع اصلی تولید مایع آمنیوتیک تبدیل می شود. جنین روزانه مقدار قابل توجهی مایع آمنیوتیک را می بلعد و سپس آن را به صورت ادرار دفع می کند. این چرخه بلع و دفع مایع آمنیوتیک نقش مهمی در تنظیم حجم مایع آمنیوتیک و حفظ تعادل آن دارد. علاوه بر این ترشحات ریوی جنین نیز به حجم مایع آمنیوتیک اضافه می شود.
حجم طبیعی مایع آمنیوتیک در بارداری چقدر است؟
حجم مایع آمنیوتیک در طول بارداری به طور طبیعی تغییر می کند و به تدریج افزایش می یابد تا به اوج خود در حدود هفته ۳۴ تا ۳۶ بارداری برسد. پس از آن حجم مایع آمنیوتیک به تدریج کاهش می یابد تا زمان زایمان.
مقادیر طبیعی حجم مایع آمنیوتیک :
طبق جدول میزان مایع آمنیوتیک در بارداری :
- هفته ۱۲ بارداری : حدود ۵۰ میلی لیتر
- هفته ۱۶ بارداری : حدود ۱۷۵ میلی لیتر
- هفته ۲۰ بارداری : حدود ۴۰۰ میلی لیتر
- هفته ۲۴ بارداری : حدود ۶۰۰ میلی لیتر
- هفته ۲۸ بارداری : حدود ۸۰۰ میلی لیتر
- هفته ۳۲–۳۶ بارداری : حدود ۸۰۰-۱۰۰۰ میلی لیتر (حداکثر حجم)
- هفته ۳۷–۴۰ بارداری : به تدریج کاهش می یابد
لازم به ذکر است که این مقادیر میانگین هستند و ممکن است در زنان مختلف کمی متفاوت باشند. پزشکان معمولاً از روش های سونوگرافی برای ارزیابی حجم مایع آمنیوتیک استفاده می کنند.
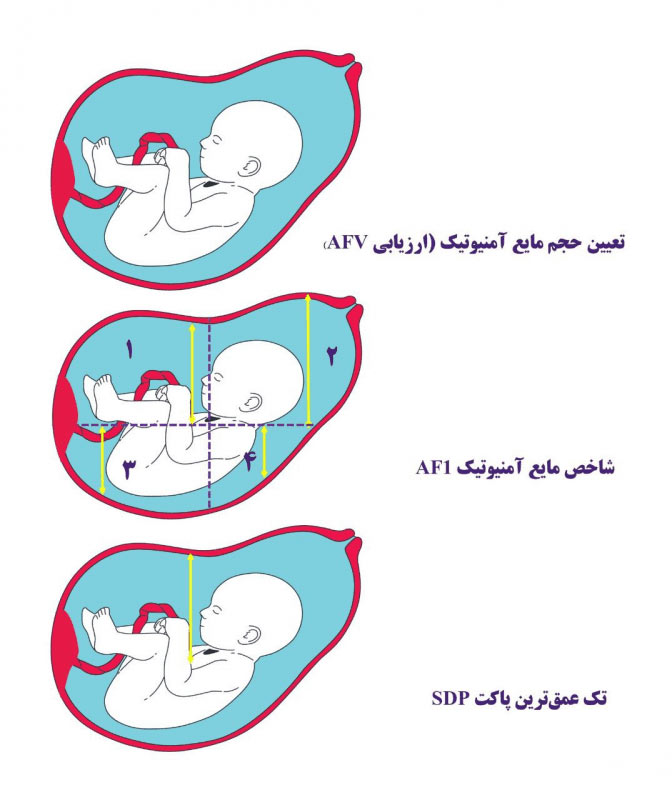
روش های اندازه گیری حجم مایع آمنیوتیک :
- شاخص مایع آمنیوتیک (AFI) : این روش رایج ترین روش اندازه گیری حجم مایع آمنیوتیک است. در این روش رحم به چهار ربع تقسیم می شود و عمیق ترین پاکت مایع آمنیوتیک در هر ربع اندازه گیری شده و با هم جمع می شوند. AFI طبیعی معمولاً بین ۵ تا ۲۵ سانتی متر در نظر گرفته می شود. AFI کمتر از ۵ سانتی متر نشان دهنده الیگوهیدرآمنیوس و AFI بیشتر از ۲۵ سانتی متر نشان دهنده پلی هیدرآمنیوس است.
- حداکثر عمق پاکت (MVP) : در این روش عمیق ترین پاکت مایع آمنیوتیک در رحم اندازه گیری می شود. MVP طبیعی معمولاً بین ۲ تا ۸ سانتی متر در نظر گرفته می شود. MVP کمتر از ۲ سانتی متر نشان دهنده الیگوهیدرآمنیوس و MVP بیشتر از ۸ سانتی متر نشان دهنده پلی هیدرآمنیوس است.
- برآورد ذهنی حجم مایع آمنیوتیک : در برخی موارد پزشک ممکن است به صورت ذهنی و بر اساس تجربه حجم مایع آمنیوتیک را در سونوگرافی تخمین بزند. این روش کمتر دقیق است اما می تواند در شرایط خاص مورد استفاده قرار گیرد.
پلی هیدرآمنیوس (افزایش مایع آمنیوتیک) : علل علائم و عوارض
پلی هیدرآمنیوس به وضعیتی اطلاق می شود که حجم مایع آمنیوتیک بیش از حد طبیعی باشد. این وضعیت در حدود ۱ تا ۲ درصد از بارداری ها رخ می دهد و می تواند خفیف متوسط یا شدید باشد.
علل پلی هیدرآمنیوس :
علل پلی هیدرآمنیوس متنوع هستند و در بسیاری از موارد علت دقیق آن مشخص نیست (پلی هیدرآمنیوس ایدیوپاتیک). با این حال برخی از علل شناخته شده عبارتند از :
- دیابت بارداری : دیابت بارداری شایع ترین علت پلی هیدرآمنیوس است. افزایش قند خون مادر می تواند منجر به افزایش ادرار جنین و در نتیجه افزایش حجم مایع آمنیوتیک شود.
- ناهنجاری های جنینی : برخی از ناهنجاری های جنینی مانند ناهنجاری های سیستم عصبی مرکزی دستگاه گوارش (به ویژه آترزی مری و دوازدهه) و کلیه ها می توانند باعث پلی هیدرآمنیوس شوند. این ناهنجاری ها ممکن است باعث اختلال در بلع مایع آمنیوتیک توسط جنین یا افزایش تولید ادرار جنین شوند.
- بارداری چندقلویی : بارداری دوقلو یا چندقلو به ویژه در سندرم انتقال خون دوقلو (TTTS) می تواند خطر پلی هیدرآمنیوس را افزایش دهد.
- ایزوایمونیزاسیون Rh : ناسازگاری Rh بین مادر و جنین می تواند منجر به کم خونی جنین و در نتیجه پلی هیدرآمنیوس شود.
- عفونت های داخل رحمی : برخی از عفونت های داخل رحمی مانند سیتومگالوویروس (CMV) و توکسوپلاسموز می توانند باعث پلی هیدرآمنیوس شوند.
- ناهنجاری های کروموزومی جنین : برخی از ناهنجاری های کروموزومی مانند سندرم داون و سندرم ادواردز می توانند با پلی هیدرآمنیوس همراه باشند.
- تومورهای جفتی : تومورهای جفتی نادر مانند کوریوآنژیوما می توانند باعث پلی هیدرآمنیوس شوند.
علائم و نشانه های پلی هیدرآمنیوس :
علائم پلی هیدرآمنیوس بسته به شدت آن متفاوت است. در موارد خفیف ممکن است هیچ علامتی وجود نداشته باشد. در موارد متوسط تا شدید علائم زیر ممکن است رخ دهند :
- بزرگ شدن سریع شکم : افزایش ناگهانی و سریع اندازه شکم مادر نسبت به سن بارداری.
- تنگی نفس و ناراحتی تنفسی : فشار رحم بزرگ شده بر دیافراگم می تواند باعث تنگی نفس و ناراحتی تنفسی در مادر شود.
- ورم پاها و مچ پا : پلی هیدرآمنیوس می تواند باعث افزایش فشار وریدی و در نتیجه ورم پاها و مچ پا شود.
- درد شکم و کمر : بزرگ شدن رحم می تواند باعث درد شکم و کمر شود.
- انقباضات زودرس رحم : پلی هیدرآمنیوس می تواند رحم را تحریک کرده و منجر به انقباضات زودرس رحم و زایمان زودرس شود.
- کاهش حرکات جنین : در موارد شدید پلی هیدرآمنیوس مادر ممکن است کاهش حرکات جنین را احساس کند.
عوارض پلی هیدرآمنیوس :
پلی هیدرآمنیوس می تواند عوارض جدی برای مادر و جنین به همراه داشته باشد :
- زایمان زودرس : پلی هیدرآمنیوس خطر زایمان زودرس را افزایش می دهد.
- پارگی زودرس کیسه آب (PROM) : افزایش فشار داخل رحمی ناشی از پلی هیدرآمنیوس می تواند خطر پارگی زودرس کیسه آب را افزایش دهد.
- جدا شدن جفت : پلی هیدرآمنیوس خطر جدا شدن جفت (دکولمان جفت) را افزایش می دهد.
- پرولاپس بند ناف : در هنگام پارگی کیسه آب خطر پرولاپس بند ناف (بیرون افتادن بند ناف قبل از جنین) در موارد پلی هیدرآمنیوس بیشتر است.
- دیستوشی (زایمان دشوار) : بزرگ شدن رحم و قرارگیری غیرطبیعی جنین به دلیل پلی هیدرآمنیوس می تواند زایمان را دشوارتر کند.
- خونریزی پس از زایمان : رحم بزرگ شده ممکن است پس از زایمان به خوبی منقبض نشود و خطر خونریزی پس از زایمان را افزایش دهد.
- مرگ جنین داخل رحمی : در موارد شدید و درمان نشده پلی هیدرآمنیوس خطر مرگ جنین داخل رحمی افزایش می یابد.
الیگوهیدرآمنیوس (کاهش مایع آمنیوتیک) : علل علائم و عوارض
الیگوهیدرآمنیوس به وضعیتی اطلاق می شود که حجم مایع آمنیوتیک کمتر از حد طبیعی باشد. این وضعیت در حدود ۴ تا ۸ درصد از بارداری ها رخ می دهد و به ویژه در سه ماهه سوم بارداری شایع تر است.
علل الیگوهیدرآمنیوس :
علل الیگوهیدرآمنیوس متنوع هستند و می توانند به عوامل مادری جنینی یا جفتی مربوط باشند :
- پارگی کیسه آب (PROM) : پارگی کیسه آب حتی پارگی های کوچک و پنهان شایع ترین علت الیگوهیدرآمنیوس است.
- نارسایی جفتی : نارسایی جفتی می تواند منجر به کاهش خونرسانی به جنین و در نتیجه کاهش تولید ادرار جنین و الیگوهیدرآمنیوس شود.
- ناهنجاری های کلیوی جنین : ناهنجاری های کلیوی جنین مانند آژنزی کلیوی (عدم تشکیل کلیه ها) یا کلیه های پلی کیستیک می توانند باعث کاهش تولید ادرار جنین و الیگوهیدرآمنیوس شوند.
- انسداد مجاری ادراری جنین : انسداد مجاری ادراری جنین می تواند از دفع ادرار جنین به مایع آمنیوتیک جلوگیری کرده و باعث الیگوهیدرآمنیوس شود.
- مصرف داروهای خاص توسط مادر : برخی داروها مانند مهارکننده های آنزیم مبدل آنژیوتانسین (ACEI) و داروهای غیراستروئیدی ضدالتهابی (NSAIDs) می توانند باعث الیگوهیدرآمنیوس شوند.
- بیماری های زمینه ای مادر : برخی بیماری های زمینه ای مادر مانند فشار خون بالا پره اکلامپسی دیابت و بیماری های خودایمنی می توانند خطر الیگوهیدرآمنیوس را افزایش دهند.
- بارداری پس از موعد مقرر : با گذشتن از موعد مقرر زایمان عملکرد جفت ممکن است کاهش یابد و خطر الیگوهیدرآمنیوس افزایش یابد.
علائم و نشانه های الیگوهیدرآمنیوس :
در بسیاری از موارد الیگوهیدرآمنیوس هیچ علامت مشخصی وجود ندارد و تنها از طریق سونوگرافی تشخیص داده می شود. با این حال برخی از علائم ممکن است شامل موارد زیر باشند :
- کوچک بودن اندازه شکم نسبت به سن بارداری : اندازه شکم مادر ممکن است کوچکتر از حد انتظار برای سن بارداری باشد.
- کاهش حرکات جنین : مادر ممکن است کاهش حرکات جنین را احساس کند.
- نشت مایع از واژن : در صورت پارگی کیسه آب ممکن است نشت مایع از واژن وجود داشته باشد.
عوارض الیگوهیدرآمنیوس :
الیگوهیدرآمنیوس می تواند عوارض جدی برای جنین به خصوص در سه ماهه دوم و سوم بارداری به همراه داشته باشد :
- فشار بر بند ناف : کاهش مایع آمنیوتیک می تواند باعث فشار بر بند ناف و اختلال در خونرسانی به جنین شود.
- محدودیت رشد جنین (IUGR) : الیگوهیدرآمنیوس می تواند منجر به محدودیت رشد جنین و وزن کم هنگام تولد شود.
- ناهنجاری های اسکلتی-عضلانی : کاهش مایع آمنیوتیک در سه ماهه دوم بارداری می تواند باعث محدودیت حرکات جنین و در نتیجه ناهنجاری های اسکلتی-عضلانی مانند پاچنبری و دررفتگی مفصل ران شود (سندرم پاتر).
- هیپوپلازی ریه : کاهش مایع آمنیوتیک می تواند باعث فشار بر قفسه سینه جنین و اختلال در رشد ریه ها و هیپوپلازی ریه (تکامل ناقص ریه ها) شود.
- زایمان زودرس : الیگوهیدرآمنیوس می تواند خطر زایمان زودرس را افزایش دهد.
- مرگ جنین داخل رحمی : در موارد شدید و درمان نشده الیگوهیدرآمنیوس خطر مرگ جنین داخل رحمی افزایش می یابد.
- عوارض حین زایمان : الیگوهیدرآمنیوس می تواند خطر دیسترس جنینی (نارسایی جنینی) و سزارین را در حین زایمان افزایش دهد.
روش های تشخیص پزشکی حجم غیرطبیعی مایع آمنیوتیک
تشخیص حجم غیرطبیعی مایع آمنیوتیک عمدتاً از طریق سونوگرافی انجام می شود. سونوگرافی یک روش تصویربرداری غیرتهاجمی و ایمن است که به طور معمول در دوران بارداری برای ارزیابی سلامت جنین و مادر انجام می شود.
روش های سونوگرافی برای تشخیص حجم غیرطبیعی مایع آمنیوتیک :
- شاخص مایع آمنیوتیک (AFI) : همانطور که قبلاً ذکر شد AFI رایج ترین روش اندازه گیری حجم مایع آمنیوتیک در سونوگرافی است. مقادیر AFI خارج از محدوده طبیعی (کمتر از ۵ سانتی متر یا بیشتر از ۲۵ سانتی متر) نشان دهنده حجم غیرطبیعی مایع آمنیوتیک است.
- حداکثر عمق پاکت (MVP) : MVP نیز در سونوگرافی اندازه گیری می شود و مقادیر MVP خارج از محدوده طبیعی (کمتر از ۲ سانتی متر یا بیشتر از ۸ سانتی متر) نشان دهنده حجم غیرطبیعی مایع آمنیوتیک است.
- سونوگرافی داپلر : در برخی موارد سونوگرافی داپلر برای ارزیابی جریان خون جفتی و جنینی در موارد الیگوهیدرآمنیوس یا پلی هیدرآمنیوس انجام می شود. این روش می تواند به تشخیص نارسایی جفتی یا مشکلات خونرسانی به جنین کمک کند.
سایر روش های تشخیصی :
- آمنیوسنتز : آمنیوسنتز یک روش تهاجمی است که در آن نمونه ای از مایع آمنیوتیک با استفاده از سوزن از طریق شکم مادر برداشته می شود. آمنیوسنتز معمولاً برای آزمایش های ژنتیکی و تشخیص قبل از تولد انجام می شود اما در موارد پلی هیدرآمنیوس شدید ممکن است به عنوان یک روش درمانی برای کاهش حجم مایع آمنیوتیک نیز استفاده شود (آمنیوردوکشن).
- معاینه بالینی : معاینه بالینی و اندازه گیری ارتفاع رحم و دور شکم مادر می تواند سرنخ هایی در مورد حجم مایع آمنیوتیک ارائه دهد اما سونوگرافی روش دقیق تر و قابل اعتمادتری برای تشخیص است.
روش های درمانی پلی هیدرآمنیوس
درمان پلی هیدرآمنیوس بستگی به علت و شدت آن دارد. در موارد خفیف پلی هیدرآمنیوس ایدیوپاتیک ممکن است نیاز به درمان خاصی نباشد و فقط پیگیری منظم با سونوگرافی توصیه شود. در موارد شدیدتر یا مواردی که علت زمینه ای وجود دارد درمان های زیر ممکن است مورد استفاده قرار گیرند :
- درمان علت زمینه ای : اگر پلی هیدرآمنیوس ناشی از دیابت بارداری باشد کنترل دقیق قند خون مادر ضروری است. اگر علت آن عفونت باشد درمان عفونت ضروری است.
- آمنیوردوکشن : آمنیوردوکشن یک روش تهاجمی است که در آن مقدار اضافی مایع آمنیوتیک از طریق آمنیوسنتز تخلیه می شود. این روش می تواند به کاهش فشار داخل رحمی و بهبود علائم مادر کمک کند. آمنیوردوکشن معمولاً در موارد پلی هیدرآمنیوس شدید و علامت دار انجام می شود و ممکن است نیاز به تکرار داشته باشد.
- دارودرمانی : در برخی موارد پلی هیدرآمنیوس ناشی از دیابت بارداری ممکن است داروهای دیورتیک (ادرارآور) برای مادر تجویز شود تا حجم مایع آمنیوتیک کاهش یابد. با این حال استفاده از داروهای دیورتیک در بارداری باید با احتیاط و تحت نظر پزشک انجام شود.
- زایمان زودرس : در موارد شدید پلی هیدرآمنیوس که با عوارض جدی برای مادر یا جنین همراه است ممکن است القای زایمان زودرس توصیه شود. تصمیم گیری در مورد زمان زایمان بستگی به شرایط خاص هر بیمار دارد.
روش های درمانی الیگوهیدرآمنیوس
درمان الیگوهیدرآمنیوس نیز بستگی به علت و شدت آن دارد. هدف اصلی درمان الیگوهیدرآمنیوس بهبود حجم مایع آمنیوتیک و کاهش خطر عوارض برای جنین است.
- هیدراتاسیون مادر : افزایش مصرف مایعات توسط مادر می تواند به افزایش حجم مایع آمنیوتیک کمک کند به خصوص در مواردی که الیگوهیدرآمنیوس خفیف است و ناشی از کم آبی بدن مادر باشد.
- آمنیو اینفیوژن : آمنیو اینفیوژن یک روش درمانی است که در آن مایع (معمولاً سرم نمکی) از طریق سوند وارد حفره آمنیوتیک می شود تا حجم مایع آمنیوتیک افزایش یابد. آمنیو اینفیوژن ممکن است در حین زایمان برای کاهش فشار بر بند ناف و بهبود دیسترس جنینی استفاده شود. همچنین ممکن است به صورت قبل از زایمان برای بهبود شرایط جنین و افزایش حجم مایع آمنیوتیک انجام شود.
- درمان علت زمینه ای : اگر الیگوهیدرآمنیوس ناشی از نارسایی جفتی یا بیماری های زمینه ای مادر باشد درمان علت زمینه ای ضروری است.
- زایمان زودرس : در موارد شدید الیگوهیدرآمنیوس که با عوارض جدی برای جنین همراه است ممکن است القای زایمان زودرس توصیه شود. تصمیم گیری در مورد زمان زایمان بستگی به شرایط خاص هر بیمار دارد و معمولاً بر اساس سن بارداری وضعیت جنین و شدت الیگوهیدرآمنیوس تعیین می شود.
- مانیتورینگ دقیق جنین : در موارد الیگوهیدرآمنیوس مانیتورینگ دقیق جنین با استفاده از سونوگرافی و تست های سلامت جنین (مانند NST و بیوفیزیکال پروفایل) برای ارزیابی وضعیت جنین و تشخیص به موقع دیسترس جنینی ضروری است.
راهکارهای خانگی و توصیه های سبک زندگی (با احتیاط)
هیچ راهکار خانگی یا توصیه سبک زندگی قطعی برای درمان پلی هیدرآمنیوس یا الیگوهیدرآمنیوس وجود ندارد. این شرایط پزشکی جدی هستند که نیاز به مراقبت و درمان پزشکی دارند. با این حال برخی از توصیه های عمومی سبک زندگی برای بارداری سالم می تواند به طور غیرمستقیم به حفظ حجم طبیعی مایع آمنیوتیک کمک کند و سلامت کلی مادر و جنین را بهبود بخشد :
- مصرف کافی مایعات : نوشیدن آب کافی در طول روز برای حفظ هیدراتاسیون بدن ضروری است. کم آبی بدن می تواند در برخی موارد به الیگوهیدرآمنیوس خفیف منجر شود. توصیه می شود زنان باردار روزانه حداقل ۸ تا ۱۰ لیوان آب بنوشند.
- رژیم غذایی سالم و متعادل : داشتن رژیم غذایی سالم و متعادل که شامل میوه ها سبزیجات غلات کامل و پروتئین های بدون چربی باشد برای سلامت مادر و جنین ضروری است.
- استراحت کافی : استراحت کافی و خواب مناسب به حفظ سلامت عمومی و کاهش استرس کمک می کند.
- اجتناب از مصرف الکل سیگار و مواد مخدر : این مواد برای سلامت مادر و جنین بسیار مضر هستند و باید در دوران بارداری به طور کامل اجتناب شوند.
- مراجعه منظم به پزشک و انجام معاینات دوران بارداری : پیگیری منظم مراقبت های دوران بارداری و انجام سونوگرافی های توصیه شده برای تشخیص به موقع هرگونه مشکل احتمالی از جمله حجم غیرطبیعی مایع آمنیوتیک بسیار مهم است.
تأکید مهم : توصیه های ذکر شده فقط جنبه عمومی دارند و جایگزین مراقبت های پزشکی تخصصی نیستند. در صورت تشخیص پلی هیدرآمنیوس یا الیگوهیدرآمنیوس پیروی از دستورات پزشک و انجام درمان های توصیه شده ضروری است. هرگز نباید خودسرانه به دنبال درمان های خانگی برای این شرایط بود.
روش های پیشگیری و اقدامات لازم
پیشگیری کامل از مشکلات حجم مایع آمنیوتیک همیشه امکان پذیر نیست زیرا برخی از علل آن قابل پیشگیری نیستند (مانند ناهنجاری های جنینی). با این حال برخی اقدامات می توانند به کاهش خطر و تشخیص زودهنگام مشکلات حجم مایع آمنیوتیک کمک کنند :
- مراقبت های قبل از بارداری : مشاوره و معاینات قبل از بارداری می تواند به شناسایی و مدیریت بیماری های زمینه ای مادر (مانند دیابت و فشار خون بالا) که خطر مشکلات حجم مایع آمنیوتیک را افزایش می دهند کمک کند.
- کنترل دقیق دیابت بارداری : در صورت ابتلا به دیابت بارداری کنترل دقیق قند خون با رژیم غذایی ورزش و در صورت نیاز دارو برای پیشگیری از پلی هیدرآمنیوس ناشی از دیابت بارداری بسیار مهم است.
- پرهیز از مصرف داروهای مضر در بارداری : مصرف برخی داروها در بارداری می تواند باعث الیگوهیدرآمنیوس شود. زنان باردار باید قبل از مصرف هر دارویی حتی داروهای بدون نسخه با پزشک خود مشورت کنند.
- مراجعه منظم به پزشک و انجام معاینات دوران بارداری : پیگیری منظم مراقبت های دوران بارداری و انجام سونوگرافی های توصیه شده برای تشخیص به موقع هرگونه مشکل احتمالی از جمله حجم غیرطبیعی مایع آمنیوتیک بسیار مهم است.
- توجه به حرکات جنین : مادران باید به حرکات جنین خود توجه داشته باشند و در صورت کاهش حرکات جنین سریعاً به پزشک مراجعه کنند. کاهش حرکات جنین می تواند یکی از علائم الیگوهیدرآمنیوس باشد.
- اجتناب از استرس و داشتن سبک زندگی سالم : داشتن سبک زندگی سالم کاهش استرس و دوری از عوامل خطر مانند سیگار و الکل به سلامت عمومی مادر و جنین کمک می کند.
نتیجه گیری علمی و کاربردی
حجم مایع آمنیوتیک نقش حیاتی در سلامت و تکامل جنین در طول بارداری ایفا می کند. هم افزایش بیش از حد (پلی هیدرآمنیوس) و هم کاهش غیرطبیعی (الیگوهیدرآمنیوس) حجم مایع آمنیوتیک می توانند نشان دهنده مشکلات بالقوه برای مادر و جنین باشند و با عوارض جدی همراه باشند. تشخیص زودهنگام و مدیریت مناسب این شرایط از طریق مراقبت های دوران بارداری سونوگرافی و درمان های پزشکی برای بهبود پیامدهای بارداری و سلامت مادر و نوزاد بسیار مهم است.
از دیدگاه کاربردی آگاهی زنان باردار از اهمیت حجم مایع آمنیوتیک مراجعه منظم به پزشک انجام سونوگرافی های توصیه شده توجه به حرکات جنین و پیروی از توصیه های پزشکی نقش کلیدی در حفظ سلامت بارداری و پیشگیری از عوارض احتمالی دارد. لازم است تأکید شود که اطلاعات ارائه شده در این مقاله جنبه عمومی دارند و جایگزین نظر متخصص نیستند. در صورت وجود هرگونه نگرانی در مورد حجم مایع آمنیوتیک یا سایر جنبه های بارداری مشاوره با پزشک متخصص زنان و زایمان ضروری است.
پرسش های متداول کاربران
۱. حجم طبیعی مایع آمنیوتیک (AFI) در هفته ۳۰ بارداری چقدر است؟
در هفته ۳۰ بارداری AFI طبیعی معمولاً بین ۸ تا ۲۴ سانتی متر است. این مقدار ممکن است کمی متفاوت باشد و تفسیر دقیق آن باید توسط پزشک متخصص و با توجه به شرایط خاص هر فرد انجام شود.
۲. آیا حجم کم مایع آمنیوتیک (الیگوهیدرآمنیوس) همیشه خطرناک است؟
الیگوهیدرآمنیوس همیشه خطرناک نیست و شدت خطر آن بستگی به عوامل مختلفی مانند سن بارداری علت الیگوهیدرآمنیوس و شدت کاهش مایع آمنیوتیک دارد. الیگوهیدرآمنیوس در سه ماهه دوم بارداری خطرناک تر از سه ماهه سوم است. در موارد خفیف الیگوهیدرآمنیوس در اواخر بارداری ممکن است نیاز به اقدام خاصی نباشد و فقط پیگیری منظم توصیه شود. اما در موارد شدیدتر یا مواردی که با عوارض همراه است درمان و مراقبت های پزشکی ضروری است.
۳. آیا راهی برای افزایش حجم مایع آمنیوتیک در خانه وجود دارد؟
توصیه اصلی برای افزایش حجم مایع آمنیوتیک افزایش مصرف مایعات توسط مادر است. نوشیدن آب کافی می تواند به ویژه در موارد خفیف الیگوهیدرآمنیوس ناشی از کم آبی بدن مادر کمک کند. با این حال هیچ راهکار خانگی قطعی برای درمان الیگوهیدرآمنیوس وجود ندارد و در صورت تشخیص این وضعیت مراجعه به پزشک و پیروی از درمان های پزشکی توصیه شده ضروری است.
آیا شما به دنبال کسب اطلاعات بیشتر در مورد "حجم مایع آمنیوتیک در طول بارداری" هستید؟ با کلیک بر روی کسب و کار ایرانی, پزشکی، به دنبال مطالب مرتبط با این موضوع هستید؟ با کلیک بر روی دسته بندی های مرتبط، محتواهای دیگری را کشف کنید. همچنین، ممکن است در این دسته بندی، سریال ها، فیلم ها، کتاب ها و مقالات مفیدی نیز برای شما قرار داشته باشند. بنابراین، همین حالا برای کشف دنیای جذاب و گسترده ی محتواهای مرتبط با "حجم مایع آمنیوتیک در طول بارداری"، کلیک کنید.



